軟骨黏液樣纖維瘤是一種少見的骨原發性良性腫瘤,占原發性骨腫瘤的不足1%。1948年Jaffe和Lichtensten首次描述,由于其具有獨特的影像學特征、臨床病理及組織學特點,治療和預后也具有其自身的特點,故臨床上須將其與軟骨母細胞瘤及軟骨肉瘤進行鑒別。2013版WHO骨和軟組織分類中將其歸為良性軟骨性腫瘤,組織形態上由多小葉結構組成,小葉周邊為梭形肌纖維母細胞樣細胞,中央為星狀軟骨樣細胞;小葉中央為黏液樣基質而周邊則為纖維性間質,可伴有大的染色質豐富的非典型性細胞出現。2012年至2014年,我院骨科收治2例軟骨黏液樣纖維瘤復發后形態呈現假肉瘤樣改變病例,現報告如下,并對其臨床病理特點與診斷及鑒別診斷進行探討。
臨床資料
本組2例復發性軟骨黏液樣纖維瘤病例均為我院骨腫瘤科經治病例。
例1,男,13歲。20個月前無明顯誘因出現左足背第一跖骨處腫脹,無明顯疼痛,不伴放射,無發熱。行走后疼痛略有加重,休息可稍減輕,未經診治。18個月前于當地醫院就診,X線可見左足第一跖骨近干骺端溶骨破壞,基質較為均勻,內可見鈣化分隔,邊界清楚,皮質有破壞(圖1),局部軟組織腫脹,行病灶刮除異體骨植骨術,術后病理確診:軟骨黏液樣纖維瘤(后經我院會診證實)。定期復查,術后6個月即自覺不適,復查發現植骨有吸收,未行特殊治療。術后18個月為進一步診治,來我院就診。
骨科專科查體:左足第一跖趾關節處稍腫脹,皮膚顏色正常,未見靜脈曲張,局部可觸及軟組織包塊,邊界不清,質硬,有壓痛。CT檢查:左足第一跖骨溶骨性破壞,病灶內基質均勻,未見明顯鈣化灶,邊界清楚,有硬化緣。病灶被分隔呈多個囊腔,皮質有膨脹,部分區域有皮質破壞,無明顯骨膜反應,皮質外可見局灶性軟組織包塊影(圖2),MRIT1加權像可見片狀低信號區域,T2加權像可見第一跖骨中段混雜信號,抑脂相為高信號,病灶呈膨脹性改變,部分侵及皮質外軟組織。臨床考慮:腫瘤復發。行左足第一跖骨病灶刮除,取雙側髂骨植骨。
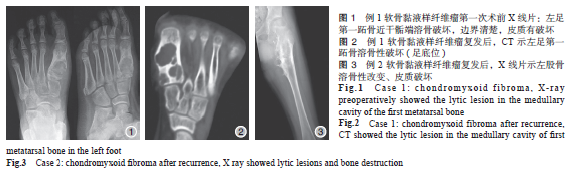
例2,男,9歲9個月。3年前無明顯誘因發現左大腿內側腫脹,可觸及包塊,有壓痛,不向遠端放射,肢體活動不受影響。影像學表現可見左股骨近端小粗隆部位溶骨破壞,基質較均勻,邊界清楚,內側皮質缺損,向內側軟組織膨出,可見明顯骨膜反應,形成軟組織包塊。于當地醫院就診,穿刺病理為軟骨黏液樣纖維瘤(后經我院會診證實),行手術刮除術。術后2年半復查時發現腫物復發,遂入我院就診。骨科專科查體:左大腿前內側可見長約250px手術瘢痕,可觸及軟組織包塊,大小約250px×175px,邊界清,質硬,不活動,有壓痛。
X線檢查:左股骨近端粗隆部溶骨破壞,基質較為均勻,出現大量氣泡狀分隔,皮質膨脹,并有破壞,形成較大軟組織包塊。CT可見髓腔內溶骨破壞并形成多個分隔,部分區域有硬化帶,皮質破壞,形成巨大軟組織包塊。腫瘤組織軟組織增強窗可見明顯強化(圖3)。臨床考慮:腫瘤復發,且影像為侵襲性表現。
方法 標本經10%中性甲醛溶液固定,石蠟包埋,3μm切片并常規HE染色,光鏡觀察。免疫組化采用Envision兩步法,所用一抗Vimentin,CK,SMA,S-100,EMA,Ki-67,二抗購自丹麥DAKO公司。
結果
大體檢查
均為刮除組織。例1:灰白碎組織一堆,大小3cm×3cm×1cm,切面灰白、實性、質軟。例2:灰白色軟組織一塊,大小11cm×7cm×6.5cm,其中見灰白色結節2枚,直徑分別為2.5cm、6cm,切面灰白質中。
鏡下觀察
例1,第一次手術后病理:鏡下顯示典型的軟骨黏液樣纖維瘤組織學特征:腫瘤呈分葉狀結構,小葉中央部細胞稀少,為星形或梭形細胞,胞質略粉染,間質黏液樣,部分呈透明軟骨樣,可見顆粒狀鈣化;小葉周邊部細胞較密集,梭形,可見多核巨細胞散在分布(圖4)。部分區域細胞略增大,核形態不規則,染色略深,并呈現輕度異型性(圖5),胞質豐富,嗜酸性紅染,未見核分裂像。第二次手術后病理:鏡下顯示腫瘤組織隱約可見小葉結構,但小葉輪廓不清,部分小葉結構中央可見大片藍染的黏液樣基質(圖6),細胞梭形或星芒狀,核深染,形態不規則,胞質紅染;自小葉中央向周邊部延伸,黏液樣基質逐漸減少,代之以粉染纖維性間質,細胞數目增多,呈片狀分布,細胞核大、深染,形態不規則,局灶多形性明顯(圖7),可見梭形細胞增生伴多核巨細胞散在分布。

例2,2次手術病理組織形態相似。均可見明顯分葉狀結構,小葉內為短梭形及星芒狀細胞,胞質紅染,未見明顯異型性,間質富含黏液,可見少量核大形態不規則的非典型細胞;小葉間可見纖細富細胞帶,散在多核巨細胞分布。復發后組織局灶細胞帶消失,呈現大片彌漫融合的微小葉結構(圖8),基質黏液軟骨樣,部分區域細胞中度異型性,細胞核大深染,形態不規則(圖9),未見核分裂象。2例均可見破壞骨質(圖10)并向周圍軟組織內浸潤生長(圖11)。病理診斷:例1,例2均為軟骨黏液樣纖維瘤(復發)。
免疫組化
腫瘤細胞一致性表達Vimentin,部分表達S-100(圖12)、CK,小葉周邊表達SMA,其余標記物均陰性。Ki-67增殖指數<2%,異型細胞均陰性。
隨訪
本組2例刮除植骨術后,分別隨訪35個月及9個月,未見腫瘤復發及轉移。
討論
臨床特征
軟骨黏液樣纖維瘤是一種很少見的良性腫瘤,具有纖維黏液樣和軟骨樣的細胞基質,形成分葉狀結構為特征。本病發病率僅占骨腫瘤0.5%~1.0%,約占良性骨腫瘤的2%。在兒童和成人中,它分別占軟骨性腫瘤的2.3%和2.4%。常累及5~30歲的年輕人,男性略多見,約為1.5∶1。可發生于任何部位,最常見部位是脛骨近端(約占30%)、股骨遠端,其次為骨盆骨,尤其是髂骨,15%~31%累及手足的小管狀骨。上肢極少累及。主要發生于骨髓腔內,也可有皮質旁發生,但較少見,僅見于一些散發病例。腫瘤生長緩慢,疼痛是最常見的臨床癥狀,可持續1~2年,可伴有局部腫脹。影像學表現為一透光性的偏心性溶骨破壞,從軸位上看病灶侵襲范圍一般不超過直徑的2/3。短管狀骨可呈現“紡錘形”骨缺損。腫瘤一般基質均勻,邊界清楚,常有硬化緣。典型病變被稱為“杯形缺損”。骨皮質可以被累及,并突入周圍軟組織。影像學呈現侵襲性甚至惡性骨腫瘤表現。本組1例發生于足,1例發生于長骨,皆表現為溶骨性破壞,復發后伴有軟組織包塊形成,影像學需要進一步與侵襲性或惡性腫瘤相鑒別。
病理特征
軟骨黏液樣纖維瘤組織學上由小葉結構組成,小葉中央細胞較稀疏,細胞呈星芒狀、卵圓形或梭形,胞質嗜堿性,延伸可呈多角狀。偶爾,核大小不一,染色質增粗。間質黏液樣,與軟骨樣基質相似。小葉周邊細胞豐富,細胞梭形或軟骨母細胞樣,伴多核巨細胞散在分布。小葉周邊可見纖維組織及血管增生。粗顆粒狀鈣化灶較常見,多位于小葉中央。但透明軟骨的出現并不常見。約3.2%的病例會出現奇異型細胞學形態:核增大,可見核內空泡,染色質濃集及多形性表現,但由于其胞質豐富,因此核漿比例并不增大,而且此種形態更易于出現在手足部位的軟骨黏液樣纖維瘤。
Jhala等也認為,當出現類似于低級別軟骨肉瘤的細胞學特征時:如細胞多形性,核染色質豐富、形態不規則,巨大核細胞及非典型性等,應該結合整體組織學形態及臨床影像學綜合評估,而不能武斷地診斷為惡性。Unni認為軟骨黏液樣纖維瘤中的這種異型性細胞是一種退變的細胞,與神經鞘瘤及放療后的細胞改變相似,不能作為診斷惡性形態依據。而且這種核大的細胞更易見于年輕患者,如<15歲者,且刮除后復發率更高。但也有學者認為這些顯著的非典型性對預后沒有意義。在筆者的另一項觀察中發現,復發病例的組織形態部分含有這種非典型細胞,部分則無;而目前未復發的病例中部分亦可見非典型細胞,所以,對于這種細胞學表現的意義仍有待于大宗病例的長期觀察。
本組2例是少兒,刮除植骨治療后復發,第二次手術后病理局部仍可見軟骨黏液樣纖維瘤結構,但小葉結構不清晰,呈現微小葉融合狀,腫瘤細胞密集、核深染,出現非典型細胞,但未見核分裂象。存在基質的顯著黏液樣變,浸潤周圍骨組織,并形成軟組織包塊。易誤診為軟骨肉瘤,但總體組織形態符合軟骨黏液樣纖維瘤。高級別的軟骨肉瘤細胞異型性及多形性明顯,可見核分裂象,伴隨軟骨的分化,缺乏黏液樣纖維瘤的小葉結構及細胞分布方式,也不存在黏液樣纖維瘤內的梭形、星芒狀細胞。復發后腫瘤極易進入軟組織,故軟組織內侵犯不作為惡性依據。
免疫組化及細胞遺傳學特征
免疫組化顯示僅表達Vimentin,大部分呈S-100陽性,陽性細胞在黏液軟骨樣區域表達顯著,但在小葉周邊細胞密集區往往陰性,小葉周邊處細胞表達SMA。對軟骨黏液樣纖維瘤細胞的遺傳學研究發現6號染色體最常發生異常,常涉及6p23-25,6q12-15及6q23-27。Inv(6)(p25q13)與t(6;9)(q25;q22)的重排或單獨存在或與其它核型異常并存。
鑒別診斷
1.原發性軟骨肉瘤:主要與軟骨肉瘤伴黏液變相鑒別。影像學表現為皮質膨脹、侵蝕,破壞,病變界限不清,邊緣模糊,呈云絮狀密度,可見伴軟組織侵犯。組織學上,軟骨肉瘤伴黏液樣變時,黏液區內細胞稀少,但大部分仍可見明確分化的軟骨小葉結構;即使在III級軟骨肉瘤,沒有明確的軟骨小葉結構,也仍可見軟骨基質形成。軟骨肉瘤少見多核巨細胞,組織學II級以上往往細胞異型性明顯。
2.軟骨母細胞瘤:存在14%~18%復發率,因此軟骨黏液樣纖維瘤發生于不典型部位時需與軟骨母細胞瘤鑒別。軟骨母細胞瘤發生于骺端,組織學為軟骨母細胞密集排列呈鋪路石狀,可見格子樣鈣化,多核巨細胞散在分布,不呈現軟骨黏液樣纖維瘤中特征的小葉結構及星芒狀細胞形態。軟骨母細胞瘤的原發及復發病例未見類似軟骨黏液樣纖維瘤中的異型性細胞出現。
治療及預后
由于軟骨黏液樣纖維瘤大部分為Enneking2或3期,擴大刮除術是軟骨黏液樣纖維瘤理想的治療方案。相對刮除而言,大塊切除的遠期復發率降低,但可能會影響患者肢體功能。刮除后會有大約13%~22%的復發率。Rahimi統計:復發的14例中,11例在2年內復發,且均為<15歲的患者。本組2例年初次手術年齡均不足12歲,術后2年半即復發,因此考慮在年輕患者復發的進程可能存在加速傾向。
該病惡變罕見,即使復發,預后也很好。目前,多采用刮除植骨。不主張進行放療,放療后有肉瘤變的風險。文獻報道軟骨黏液樣纖維瘤的惡性轉化多發生于放療后,可表現為放療后數年出現高惡性腫瘤,如纖維肉瘤或惡性纖維組織細胞瘤。關于軟骨黏液樣纖維瘤的自發性惡性轉化,目前報道較少,大部分觀點認為其初始診斷的準確性仍有待于商榷,因此在實際診斷工作中應警惕勿將黏液樣軟骨肉瘤診為軟骨黏液樣纖維瘤。本病尚未見轉移的報道。
軟骨黏液樣纖維瘤惡變幾率很低,對于復發的病例,雖然影像學呈現惡性骨腫瘤表現,且病理組織學上呈現肉瘤樣形態,但生物學行為上仍然是良性腫瘤,應該避免過度治療。本病還須與軟骨肉瘤等惡性腫瘤進行鑒別,避免出現過度診斷而導致治療不當。