少數病例報告描述了與急性髕骨脫位有關的股骨髁骨軟骨骨折。其發生率并不十分確切。如果骨軟骨塊幾乎全部是軟骨性的,而骨性很小,則可能無法通過普通X線影像診斷。這種損傷的發病機理尚不清楚。髕骨與股骨滑車之間的高速低能量剪切力會導致軟骨或骨軟骨骨折,這與引起髕骨脫位的機制相似,這類骨折可以發生在股骨髁的多個部位。通常情況,輕度屈膝狀態下的髕骨脫位,骨折部位好發于股骨前外側髁的非承重部分和髕骨下內緣。創傷性骨軟骨碎塊通常僅作為關節內游離體,在手術清創時切除。骨折部位通過形成纖維軟骨樣組織愈合,最終導致膝關節疼痛、早期退行性關節炎。本科于2018年6月15日收治了1例過度屈膝狀態下的髕骨脫位,大塊的骨軟骨骨折發生在股骨外髁的后部,通過切開復位多枚Herbert拉力螺釘固定治療,取得滿意的效果,報道如下。患者在參加研究前提供了書面知情同意書,研究方案經重慶大學中心醫院倫理委員會批準。
臨床資料
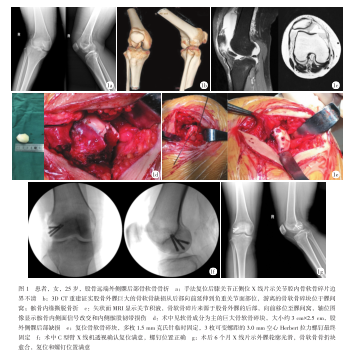
患者,女,25歲,既往無膝關節病史,彎道慢跑時扭傷右膝送入本院急診科。患者自訴膝關節半屈曲位起步時,小腿相對固定,大腿扭轉,膝關節發生軸移運動導致損傷。查體:膝關節屈曲畸形45°,關節腫脹積液,活動受限。筆者在急診室用手指按壓髕骨外緣并向內側推動髕骨,完成髕骨脫位復位。復位后查體髕骨恐懼癥陽性和髕骨內側緣壓痛。復位后正側位X線片顯示股骨外后髁骨折(圖1a)。CT重建證實髕骨內緣撕脫骨折;關節內游離的骨軟骨碎塊位于髁間窩,源自股骨外髁后部(圖1b)。MRI檢查評估骨軟骨碎片的精確大小(圖1c)。與患者討論治療方案,包括骨軟骨骨折修復,骨軟骨碎塊切除,非甾體抗炎藥、物理手段的非手術治療。同意接受骨軟骨碎塊的手術固定。傷后第3d,行切開復位內固定手術。麻醉狀態下查體,包括拉赫曼、內翻/外翻、髕骨滑動和撥號試驗。選擇髕旁外側小切口,取出游離軟骨碎塊。肉眼見有光澤的白色外觀,大小約3cm×2.5cm,主要是軟骨,在非關節側僅附著少量骨(圖1d)。通過改變膝關節的屈曲程度評估外髁骨折范圍,最大程度地屈膝可以充分顯露股骨外髁后部缺損,骨折部位邊界清楚,但與骨軟骨碎塊邊緣并不完全匹配。使用小刮匙去除缺損區域和骨軟骨碎塊下面的碎屑和血塊,仔細對比骨軟骨碎塊與缺損區域的形狀,適當修剪骨軟骨碎塊以確保最佳配合。將骨軟骨碎塊按壓到缺損床中,并評估軟骨表面的光滑程度。使用多根直徑1.5mm的光滑克氏針將骨軟骨碎塊臨時穩定到外髁缺損區域,使其恢復正常輪廓(圖1e)。重要的是,復位后關節表面光滑齊平。任何關節表面臺階都會導致接觸應力和剪切力的增加。根據骨軟骨碎塊的大小,使用3枚可變節距的全螺紋3.0mm不銹鋼空心Herbert拉力螺釘(Zimmer)對骨軟骨碎塊進行加壓固定。埋頭螺釘應沉入軟骨表面下方3mm,避免突出。同時,避免過度擰緊螺釘。固定后,移除臨時固定的克氏針,徹底沖洗關節,并通過連續的被動膝關節屈伸活動來評估骨軟骨塊固定的穩定性。該患者還進行了髕骨脫位的軟組織穩定手術,手術方式為外側支持帶松解和內側髕股韌帶修復、疊瓦縫合。術中C型臂透視確認骨軟骨塊復位滿意且螺釘位置正確(圖1f),術畢。術后患者在床上進行膝關節活動和肌力訓練。術后第2d可拐杖不負重下床,拐杖下床腳尖觸地活動6周。6周后在鉸鏈支具保護下部分負重。12周后完全負重。定期門診隨訪,術后3個月,膝關節活動范圍為0°~130°,僅有大腿肌肉輕微萎縮。術后6個月X線片顯示骨軟骨塊復位和螺釘位置滿意(圖7)。術后9個月,活動沒有明顯受限。術后12個月未訴膝關節疼痛等不適,已接近到受傷前的運動水平。
討論
創傷性股骨外髁后部骨軟骨骨折并不常見。大多數報道指出股骨外髁的骨軟骨骨折好發于前部非承重部分。這種累及髁后部及負重部位的骨軟骨骨折的損傷機制并不十分清楚。后部損傷與典型的前部損傷相比,可能是由于髕骨脫位時膝關節高度屈曲造成。這類特殊的損傷并不容易確定診斷。由于少量骨質附著在軟骨非關節側,因此X線片檢查很容易漏診。磁共振影像是確定骨軟骨碎塊準確大小首選的檢查方式。然而,合理評估和早期診斷仍是最重要的因素。綜合運用有助于提高早期診斷率,并可以詳細評估關節合并損傷。
股骨髁骨軟骨骨折的手術治療策略主要包括切除和刮除術或使用任何可以利用的內固定材料。骨軟骨骨折的手術治療方式主要為清創切除術,目的是為了清除關節游離體,即使在去除骨軟骨碎塊的缺損區域能夠形成纖維軟骨樣組織,但最終也會導致膝關節外側間室的早期退行性骨關節炎。考慮到骨軟骨碎塊的大小和部位,關節鏡手術對后方間室視野不佳,因此決定行切開復位內固定治療。骨軟骨塊的內固定具有以下優點:骨軟骨塊表面的透明軟骨可以恢復關節面的光滑,加壓固定促使骨軟骨碎塊和股骨髁發生骨性愈合,提供旋轉穩定性允許膝關節早期功能鍛煉。考慮到非關節側骨量較少、關節腔血供差、軟骨愈合時間長、青年患者需要早期功能鍛煉等因素,本科選擇多枚可變螺距的全螺紋埋頭螺釘。Herbert螺釘較可吸收螺釘的一個優點是其可變螺距的設計在擰入時會產生斷端加壓,這對骨軟骨塊的愈合十分重要。平頭設計可將螺釘頭完全埋在厚的關節軟骨下面,而無需二次手術移除。多枚小直徑螺釘多點固定模式可以提供足夠的旋轉穩定性,允許術后即刻不負重鍛煉,對透明軟骨再生非常有益,并且縮短康復時間。
創傷性股骨外髁后部的骨軟骨骨折對手術顯露方面提出了不小的挑戰,有學者提出,為了充分顯露髁后部,建議采用后外側(股二頭肌外側頭和腓總神經間隙)入路,但這種入路顯露骨軟骨缺損前部困難,需漂浮體位,容易損傷神經、血管及后外側結構。通過研究膝關節模型和臨床實踐,作者發現前外側髕旁入路在極度屈膝狀態下可以充分顯露股骨外髁后部,而且降低了手術難度及神經、血管損傷的風險。復位固定后,通過膝關節全范圍被動屈伸運動,評價骨軟骨碎塊的穩定性,確保內置物不會磨損半月板及脛骨平臺。隨訪未出現與內固定裝置相關的并發癥盡管創傷使得骨軟骨碎塊完全游離,遠處移位使得血供遭到完全破壞,關節軟骨再生能力有限,但隨訪觀察發現骨軟骨碎塊恢復良好,沒有明顯退變的跡象。由于股骨髁骨軟骨骨折的臨床案例數量有限,還需要進一步的研究以評估這種治療方式的確切效果。復位固定股骨外側髁后部的骨軟骨骨折取得令人滿意的早期效果,盡管這類臨床病例并不常見,但應將骨軟骨損傷視為急性膝關節疼痛鑒別診斷的一部分。